全身性エリテマトーデス(SLE)、関節リウマチ(RA)、若年性特発性関節炎(JIA)や炎症性腸疾患(IBD)罹患女性患者の妊娠、出産を考えた治療指針に関して、ご説明いたします。
 全身性エリテマトーデス(SLE)、関節リウマチ(RA)、若年性特発性関節炎(JIA)、炎症性腸疾患(IBD)の妊娠を管理する上で、行った方が良い検査と聴取すべき患者情報は何か?
全身性エリテマトーデス(SLE)、関節リウマチ(RA)、若年性特発性関節炎(JIA)、炎症性腸疾患(IBD)の妊娠を管理する上で、行った方が良い検査と聴取すべき患者情報は何か?
- それぞれの妊娠を管理する上で、その疾患活動性や病態、合併症のリスク評価のため、以下の患者情報を聴取し、以下の検査項目を考慮する。(推奨度:B/同意度8)
-
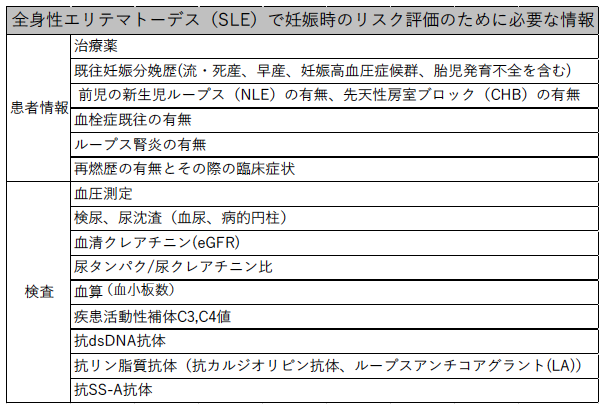
1)全身性エリテマトーデス(SLE)
妊娠時の疾患活動性や病態、合併症のリスク評価のため、以下について患者情報を聴取する1)-2)。
- ・ 治療薬について
- ・ 既往妊娠分娩歴(流・死産、早産、妊娠高血圧症候群、胎児発育不全を含む)
- ・ 前児の新生児ループス(NLE)の有無、先天性房室ブロック(CHB)の有無
- ・ 血栓症既往の有無
- ・ ループス腎炎の有無
- ・ 再燃歴の有無とその際の臨床症状
妊娠時の疾患活動性や病態、合併症のリスク評価のため、以下の検査について考慮する1)-2)。 - ・ 血圧測定
- ・ 検尿、尿沈渣(血尿、病的円柱)
- ・ 血清クレアチニン(eGFR)、尿タンパク/尿クレアチニン比
- ・ 血算(血小板数)
- ・ 疾患活動性補体C3,C4値
- ・ 抗dsDNA抗体
- ・ 抗リン脂質抗体(抗カルジオリピン抗体、ループスアンチコアグラント(LA))
- ・ 抗SS-A抗体
血小板減少がみられた場合は、妊娠中であれば妊娠性血小板減少症、妊娠高血圧腎症をまず鑑別する必要がある。血小板減少は、薬剤性やサイトメガロウイルス感染、血球貪食症候群、血栓性血小板減少性紫斑病、血栓性微少血管障害症でも生じることがある2)。抗リン脂質抗体症候群でヘパリンを使用している場合、ヘパリン起因性血小板減少症の可能性がある。これらの検査値の異常を認めた際は、直ちに主治医と産婦人科医に連絡し、血栓塞栓症の発症がないか確認すると共に、超音波検査ならびに胎児心拍モニタリングで、児の状態を確認することが望ましい。ヘパリン使用時は血栓症のスクリーニングも同時に施行する。
抗SS-A抗体陽性妊婦では、約10%に新生児ループス(NEL)、約2.0%に児の先天性房室ブロック(CHB)の発症がある3)-6)。抗SS−A抗体陽性妊婦でかつ前児がCHBを発症した場合には、次児のCHB発症率は約16-17%まで上昇するが、抗SS−A抗体陽性妊婦でかつCHB児を出産した既往のない場合には、CHB児の発症率は、0.2-2.0%である3)4)6)。さらに抗SS-A抗体陽性妊婦の中でも、その抗体値が高いほどNELとCHBの発症率が高いことが示されている7)。現時点では、抗SS-A抗体の保有者への予防的なグルココルチコイド (ステロイド)投与、ガンマグロブリン投与は推奨されない。しかし近年ヒドロキシクロロキン(HCQ)の投与が、前児がCHBであった症例で次児のCHB発症を有意に減少させたとする報告がある(CHB発症率、HCQ投与群で7.5% 、非投与群で21.2%、odds比0.23(0.06-0.92),P=0.037)8)。
抗SS-A抗体陽性妊婦では、CHBの早期発見を目的とし、超音波検査を、CHBの発症の最も多い妊娠16週~26週には毎週、その後34週までは2週間毎とするプロトコールが報告されている(PRIDE study)9)。Ⅰ、Ⅱ度の房室ブロックを発見し、ステロイド(ここではデキサメタゾン)投与によってⅢ度への進行を抑制しうる可能性が示されているが、このプロトコールにはいくつかの問題点がある。一つ目に、Ⅰ、Ⅱ度の房室ブロックは自然軽快することもあるため、デキサメタゾン投与の効果があるか判断できないことである。次いで、デキサメタゾン治療により母体の感染、高血圧、耐糖能異常が増加し、児の羊水過少、発育不全、神経学的後遺症が増加する可能性がある点である9)-10)。最後に、胎児のⅠ、Ⅱ度の房室ブロックの発見はPR時間の計測により行うが、超音波検査には専門的な技術が必要であり、プロトコール通りの検査は、患者にも医療者にも負担が大きいことである。このため、本研究班ではCHBの早期発見を目的に、妊娠16~34週までの2週間毎の超音波検査を努力目標とした。ただし、観察間隔についての明確なコンセンサスは得られておらず、デキサメタゾン治療のⅢ度ブロックへの進行予防の効果も実証されていないため、一つの目安として提示した。房室ブロックは、超音波のMモードまたはドプラ法を用い、PR間隔を測定するか、心房と心室の収縮のタイミングを観察して両者の収縮が解離し心室拍数のみが徐脈であることを確認すれば診断できる。また、心不全による胎児水腫の有無も評価する必要がある。ただし、胎児心臓超音波検査は専門的な技術を要するため、自施設での検査が難しい場合がある。したがって、前児がCHBであったものおよびSS-A抗体値が高値であるものについては、特にCHBのハイリスクであると認識し、胎児不整脈の評価や心機能評価が可能でありかつ出生後の房室ブロックへの対応可能な施設での管理を考慮する。
<参考文献>
- 1) Hahn BH, McMahon MA, Wilkinson A, et al. American College of Rheumatology guidelines for screening, treatment, and management of lupus nephritis. Arthritis Care Res (Hoboken). 2012;64:797-808.
- 2) de Jesus GR, Mendoza-Pinto C, de Jesus NR, et al. Understanding and Managing Pregnancy in Patients with Lupus. Autoimmune diseases. 2015;2015:943490.
- 3) Llanos C, Izmirly PM, Katholi M, et al. Recurrence rates of cardiac manifestations associated with neonatal lupus and maternal/fetal risk factors. Arthritis Rheum. 2009;60:3091-3097.
- 4) 自己抗体陽性女性の妊娠管理指針の作成及び新生児ループスの発症リスクの軽減に関する研究.厚労科研報告書2013.3
- 5) Brucato A, Frassi M, Franceschini F, et al.Risk of congenital complete heart block in newborns of mothers with anti-Ro/SSA antibodies detected by counterimmunoelectrophoresis: a prospective study of 100 women. Arthritis Rheum. 2001;44:1832-1835.
- 6) Brito-Zeron P, Izmirly PM, Ramos-Casals M, et al. The clinical spectrum of autoimmune congenital heart block. Nat Rev Rheumatol. 2015;11:301-312.
- 7) Jaeggi E, Laskin C, Hamilton R, et al. The importance of the level of maternal anti-Ro/SSA antibodies as a prognostic marker of the development of cardiac neonatal lupus erythematosus a prospective study of 186 antibody-exposed fetuses and infants. J Am Coll Cardiol. 2010;55:2778-2784.
- 8) Izmirly PM, Costedoat-Chalumeau N, Pisoni CN, et al. Maternal use of hydroxychloroquine is associated with a reduced risk of recurrent anti-SSA/Ro-antibody-associated cardiac manifestations of neonatal lupus. Circulation. 2012;126:76-82.
- 9) Friedman DM, Kim MY, Copel JA, et al. Prospective evaluation of fetuses with autoimmune-associated congenital heart block followed in the PR Interval and Dexamethasone Evaluation (PRIDE) Study. Am J Cardiol. 2009;103:1102-1106.
- 10) Van den Berg NW, Slieker MG, van Beynum IM, et al. Fluorinated steroids do not improve outcome of isolated atrioventricular block. Int J Cardiol. 2016;225:167-171.
-
2)関節リウマチ(RA)、若年性特発性関節炎(JIA))
既往妊娠・分娩歴ならびに治療薬を聴取する。疾患活動性の評価にDAS28、SDAI、CDAIが参考となる。また、上記に加えてJADASなどの総合的活動性指数(composite measure)が参考となる。しかし妊娠では生理的に貧血となり、赤沈が亢進することに留意する必要がある。また他の膠原病の合併(SS-A抗体の有無など)がないかを検索する。
-
3)炎症性腸疾患(IBD)(クローン病(Crohn’s Disease; CD)、潰瘍性大腸炎(Ulcerative Colitis;UC))
既往妊娠・分娩歴ならびに治療薬を聴取する。血中Alb値、赤沈、白血球数、CRP値は疾患活動性の評価に用いるが、妊娠では生理的に低Alb血症、赤沈亢進(貧血となるため)、白血球増加が見られる。12,000/μLまでの白血球増加は妊娠中では生理的にみられる。したがって、これらの検査所見よりも下痢や血便などの臨床症状を評価の主体とする必要がある。
上部消化管内視鏡検査、下部消化管内視鏡検査、S状結腸内視鏡検査は、前処置(下剤の使用や絶食など)を含めて妊娠中も比較的安全とされているが、強い適応がある場合のみ施行されるべきである1)。
<参考文献>
- 1) van der Woude CJ, Ardizzone S, Bengtson MB, et al. The second European evidenced-based consensus on reproduction and pregnancy in inflammatory bowel disease. J Crohns Colitis. 2015;9:107-124.



